
El Defensor está experimentando censura en muchos canales sociales. Asegúrese de mantenerse en contacto con las noticias que importan suscribiéndose a nuestras principales noticias del día. Es gratis.
Cuando comenzó el lanzamiento de la vacuna a mediados de diciembre de 2020, más de una cuarta parte de los estadounidenses, 91 millones, habían sido infectados con el SARS-CoV-2, según una estimación de los Centros para el Control y la Prevención de Enfermedades (CDC).Hasta este mayo, esa proporción había aumentado a más de un tercio de la población, incluido el 44% de los adultos de 18 a 59 años (cuadro 1).
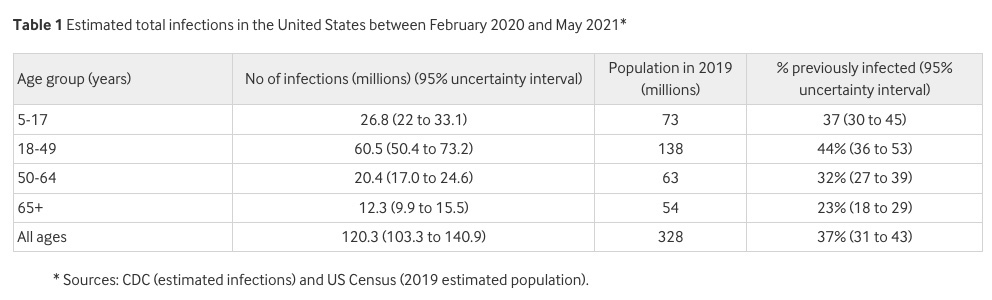
El número sustancial de infecciones, junto con la creciente evidencia científica de que la inmunidad natural era duradera, llevó a algunos observadores médicos a preguntarse por qué la inmunidad natural no parecía tenerse en cuenta en las decisiones sobre la priorización de la vacunación.
«Los CDC podrían decir [a las personas que se habían recuperado], muy bien fundamentadas en excelentes datos, que debes esperar 8 meses», dijo Monica Gandhi, especialista en enfermedades infecciosas de la Universidad de California en San Francisco, a Medpage Today en enero. Sugirió que las autoridades pidieran a la gente que «espera tu turno por favor».
Otros, como el virólogo e investigador de la Escuela de Medicina de Icahn Florian Krammer, abogaron por una dosis en aquellos que se habían recuperado. «Esto también evitaría a las personas un dolor innecesario al recibir la segunda dosis y liberaría dosis adicionales de vacunas», dijo al New York Times.
«Muchos de nosotros decíamos que usemos [la vacuna] para salvar vidas, no para vacunar a personas que ya son inmunes», dice Marty Makary, profesor de política y gestión de la salud en la Universidad Johns Hopkins.
Aún así, los CDC instruyeron a todos, independientemente de la infección anterior, a vacunarse completamente tan pronto como fueran elegibles: la inmunidad natural «varía de persona a persona» y «los expertos aún no saben cuánto tiempo alguien está protegido», declaró la agencia en su sitio web en enero. En junio, una encuesta de Kaiser Family Foundation encontró que el 57 % de los infectados anteriormente se vacunaron.
A medida que más empleadores, gobiernos locales e instituciones educativas de los Estados Unidos emiten mandatos de vacunas que no hacen ninguna excepción para aquellos que han tenido COVID-19, quedan preguntas sobre la ciencia y la ética de tratar a este grupo de personas como igualmente vulnerables al virus, o como igualmente amenazantes para aquellos vulnerables al COVID-19, y en qué medida la política ha desempeñado un papel.
La evidencia
«A partir de noviembre, hemos tenido muchos estudios realmente importantes que nos mostraron que las células B de memoria y las células T de memoria se estaban formando en respuesta a una infección natural», dice Gandhi. Los estudios también están demostrando, dice, que estas células de memoria responderán produciendo anticuerpos contra las variantes en cuestión.
Gandhi incluyó una lista de unas 20 referencias sobre la inmunidad natural a COVID en un largo hilo de Twitter que apoya la durabilidad tanto de la inmunidad inducida por la vacuna como de la infección. «Dejé de agregarle papeles en diciembre porque se estaba haciendo mucho tiempo», le dice a The BMJ.
Pero los estudios siguieron llegando. Un estudio financiado por los Institutos Nacionales de Salud (NIH) del Instituto de Inmunología La Jolla encontró «respuestas inmunitarias duraderas» en el 95% de los 200 participantes hasta ocho meses después de la infección.
Uno de los estudios más grandes hasta la fecha, publicado en Science en febrero de 2021, encontró que aunque los anticuerpos disminuyeron durante 8 meses, las células B de memoria aumentaron con el tiempo, y la vida media de las células T CD8+ y CD4+ de memoria sugiere una presencia constante.
Los datos del mundo real también han sido de apoyo. Varios estudios (en Qatar, Inglaterra, Israel y Estados Unidos) han encontrado tasas de infección en niveles igualmente bajos entre las personas que están completamente vacunadas y aquellas que han tenido COVID-19 previamente.
Cleveland Clinic encuestó a sus más de 50.000 empleados para comparar cuatro grupos basados en la historia de infección por SARS-CoV-2 y el estado de vacunación. Ninguno de los más de 1300 empleados no vacunados que habían sido infectados previamente dio positivo durante los cinco meses del estudio. Los investigadores concluyeron que es poco probable que esa cohorte «se beneficie de la vacunación contra el COVID-19».
En Israel, los investigadores accedieron a una base de datos de toda la población para comparar la eficacia de la vacunación con la infección anterior y encontraron números casi idénticos. «Nuestros resultados cuestionan la necesidad de vacunar a las personas previamente infectadas», concluyeron.
A medida que los casos de COVID aumentaron en Israel este verano, el Ministerio de Salud informó de las cifras por estado inmunológico. Entre el 5 de julio y el 3 de agosto, solo el 1% de los nuevos casos semanales fueron en personas que anteriormente habían tenido COVID-19.
Dado que el 6% de la población está previamente infectada y no vacunada, «estas cifras parecen muy bajas», dice Dvir Aran, científico de datos biomédicos del Instituto Tecnológico Technion-Israel, que ha estado analizando los datos israelíes sobre la eficacia de la vacuna y ha proporcionado informes semanales del ministerio a The BMJ. Si bien Aran es cauteloso al sacar conclusiones definitivas, reconoció que «los datos sugieren que los recuperados tienen mejor protección que las personas que fueron vacunadas».
Pero a medida que la variante delta y el aumento de los recuentos de casos tienen a los Estados Unidos en el borde, se aplican incentivos y mandatos de vacunación renovadosindependientemente del historial de infección. Para asistir a la Universidad de Harvard o a un concierto de Foo Fighters o entrar en lugares interiores en San Francisco y la ciudad de Nueva York, necesita una prueba de vacunación.
La ira dirigida a las personas que no están vacunadas también es indiscriminada, y emana del cargo más alto de Estados Unidos. En un discurso reciente a los empleados de inteligencia federal que, junto con todos los trabajadores federales, deberán vacunarse o someterse a pruebas regulares, el presidente Biden no dejó espacio para aquellos que cuestionan la necesidad de salud pública o el beneficio personal de vacunar a las personas que han tenido COVID-19: «Tenemos una pandemia debido a los no vacunados… Así que, vacunarse. Si no lo has hecho, no eres tan inteligente como dije que eras».
Mantenerse firme
Otros países le dan a la infección pasada alguna moneda inmunológica. Israel recomienda que las personas que han tenido COVID-19 esperen tres meses antes de recibir una dosis de vacuna de ARNm y ofrece un «pase verde» (pasaporte de vacuna) a aquellas con un resultado serológico positivo independientemente de la vacunación.
En la UE, las personas son elegibles para un certificado digital COVID de la UE después de una dosis única de una vacuna de ARNm si han tenido un resultado positivo en la prueba en los últimos seis meses, lo que permite viajar entre 27 estados miembros de la UE. En el Reino Unido, las personas con un resultado positivo de la prueba de reacción en cadena de la polimerasa (PCR) pueden obtener el covid del NHS hasta 180 días después de la infección.
Aunque es demasiado pronto para decir si estos sistemas están funcionando sin problemas o mitigando la propagación, Estados Unidos no tiene categoría para las personas que han sido infectadas. Los CDC todavía recomiendan una dosis completa de vacunación para todos, que ahora se refleja en los mandatos. Un portavoz dijo a The BMJ que «la respuesta inmune de la vacunación es más predecible» y que, según la evidencia actual, las respuestas de anticuerpos después de la infección «varican ampliamente para cada individuo», aunque se están realizando estudios para «aprender cuánta protección pueden proporcionar los anticuerpos contra la infección y cuánto tiempo dura esa protección».
En junio, Peter Marks, director de la Embajada de EE. UU. El Centro de Evaluación e Investigación Biológica de la Administración de Alimentos y Medicamentos, que regula las vacunas, fue un paso más allá y declaró: «Sabemos que la inmunidad después de la vacunación es mejor que la inmunidad después de la infección natural». En un correo electrónico, un portavoz de la FDA dijo que el comentario de Marks se basaba en un estudio de laboratorio de la amplitud de unión de los anticuerpos inducidos por la vacuna Moderna. La investigación no midió ningún resultado clínico. Marks agregó, refiriéndose a los anticuerpos, que «generalmente la inmunidad después de la infección natural tiende a disminuir después de unos 90 días».
«De la literatura se desprende que la infección natural proporciona inmunidad, pero que la inmunidad aparentemente no es tan fuerte y puede no ser tan duradera como la proporcionada por la vacuna», dice Alfred Sommer, decano emérito de la Escuela de Salud Pública Bloomberg de Johns Hopkins a The BMJ.
Pero no todo el mundo está de acuerdo con esta interpretación. «Los datos que tenemos en este momento sugieren que probablemente no haya mucha diferencia» en términos de inmunidad a la proteína espiga, dice Matthew Memoli, director del Laboratorio de Estudios Clínicos de Enfermedades Infecciosas de los NIH, quien habló con The BMJ a título personal.
Memoli destaca datos del mundo real como el estudio de Cleveland Clinic y señala que mientras que «las vacunas se centran solo en esa pequeña porción de inmunidad que puede ser inducida» por el pico, alguien que ha tenido COVID-19 estuvo expuesto a todo el virus, «lo que probablemente ofrecería una inmunidad de base más amplia» que sería más protectora contra las variantes. El estudio de laboratorio ofrecido por la FDA «solo tiene que ver con anticuerpos muy específicos para una región muy específica del virus [el pico]», dice Memoli. «Reclamar esto como datos que apoyan que las vacunas son mejores que la inmunidad natural es miope y demuestra una falta de comprensión de la complejidad de la inmunidad a los virus respiratorios».
Anticuerpos
Gran parte del debate gira en torno a la importancia de una protección sostenida de anticuerpos. En abril, Anthony Fauci dijo a la presentadora de radio estadounidense Maria Hinajosa que las personas que han tenido COVID-19 (incluido Hinajosa) todavía necesitan ser «impulsadas» por la vacunación porque «sus anticuerpos irán por las nubes».
«Eso sigue siendo lo que escuchamos del Dr. Fauci: cree firmemente que los títulos de anticuerpos más altos van a ser más protectores contra las variantes», dice Jeffrey Klausner, profesor clínico de medicina preventiva en la Universidad del Sur de California y ex oficial médico de los CDC, que se ha pronunciado a favor de tratar la infección previa como equivalente a la vacunación, con «el mismo estatus social». Klausner llevó a cabo una revisión sistemática de 10 estudios sobre reinfección y concluyó que el «efecto protector» de una infección previa «es alto y similar al efecto protector de la vacunación».
En los ensayos de vacunas, los anticuerpos son más altos en los participantes que fueron seropositivos al inicio que en los que eran seronegativos. Sin embargo, Memoli cuestiona la importancia: «No sabemos que eso significa que es una mejor protección».
El exdirector de los CDC, Tom Frieden, un defensor de la vacunación universal, se hace eco de esa incertidumbre: «No sabemos que el nivel de anticuerpos es lo que determina la protección».
Gandhi y otros han estado instando a los periodistas a alejarse de los anticuerpos como la métrica definitoria de la inmunidad. «Es preciso que tus anticuerpos bajen» después de una infección natural, dice, así es como funciona el sistema inmunológico. Si los anticuerpos no se eliminaran de nuestro torrente sanguíneo después de recuperarnos de una infección respiratoria, «nuestra sangre estaría espesa como la melaza».
«La memoria real en nuestro sistema inmunitario reside en las células [T y B], no en los anticuerpos en sí», dice Patrick Whelan, reumatólogo pediátrico de la Universidad de California, Los Ángeles. Señala que sus pacientes más enfermos de COVID-19 en cuidados intensivos, incluidos los niños con síndrome inflamatorio multistémico, han «tenido muchos anticuerpos… Así que la pregunta es, ¿por qué no los protegieron?»
Antonio Bertoletti, profesor de enfermedades infecciosas en la Facultad de Medicina Duke-NUS en Singapur, ha realizado investigaciones que indican que las células T pueden ser más importantes que los anticuerpos. Comparando la respuesta de las células T en personas con COVID-19 sintomático versus asintomático, el equipo de Bertoletti encontró que eran idénticos, lo que sugiere que la gravedad de la infección no predice la fuerza de la inmunidad resultante y que las personas con infecciones asintomáticas «montan una respuesta inmune celular específica del virus altamente funcional».
Rollout ya complicado
Mientras que algunos argumentan que la estrategia pandémica no debería ser «talla única» y que la inmunidad natural debería contar, otros expertos en salud pública dicen que la vacunación universal es una forma más cuantificable, predecible, confiable y factible de proteger a la población.
Frieden dijo a The BMJ que la cuestión de aprovechar la inmunidad natural es una «discusión razonable», una que había planteado informalmente con los CDC al comienzo de la implementación. «Pensé desde un punto de vista racional, con una vacuna limitada disponible, ¿por qué no tienes la opción» de que las personas con infección previa se aplacen hasta que haya más suministro, dice. «Creo que esa habría sido una política racional. También habría hecho que el despliegue, que ya era demasiado complicado, fuera aún más complicado».
La mayoría de las infecciones nunca fueron diagnosticadas, señala Frieden, y muchas personas pueden haber asumido que habían sido infectadas cuando no lo habían hecho. Añada a eso los resultados falsos positivos, dice. Si los CDC hubieran dado diferentes directivas y calendarios de vacunas basados en una infección previa, «no habría hecho mucho bien y podría haber hecho algún daño».
Klausner, que también es director médico de una compañía estadounidense de pruebas y distribución de vacunas, dice que inició conversaciones sobre ofrecer una prueba de detección de anticuerpos para pinchazos en el dedo para personas con sospecha de exposición antes de la vacunación, para que las dosis se puedan usar de manera más juiciosata. Pero «todo el mundo concluyó que era demasiado complicado».
«Es mucho más fácil ponerles un disparo en el brazo», dice Sommer. «Hacer una prueba de PCR o hacer una prueba de anticuerpos y luego procesarla y luego darles la información y luego dejar que piensen en ello, es mucho más fácil simplemente darles la maldita vacuna». En salud pública, «el objetivo principal es proteger a tantas personas como puedas», dice. «Se llama seguro colectivo, y creo que es irresponsable desde una perspectiva de salud pública dejar que la gente elija y elija lo que quiere hacer».
Pero Klausner, Gandhi y otros plantean la cuestión de la equidad para los millones de estadounidenses que ya tienen registros de resultados positivos de las pruebas COVID, la base para el estado «recuperado» en Europa, y la equidad para aquellos en riesgo que están esperando recibir su primera dosis (un argumento que se plantea de nuevo a medida que los funcionarios estadounidenses anuncian refuerzos mientras el virus se propaga en países que carecen de suministro de vacunas).
Para las personas que no tuvieron un resultado positivo confirmado pero sospecharon una infección previa, las pruebas de anticuerpos confiables han sido accesibles «al menos desde abril», según Klausner, aunque en mayo, la FDA anunció que «las pruebas de anticuerpos no deben usarse para evaluar el nivel de inmunidad o protección de una persona contra COVID-19 en ningún momento».
A diferencia de Europa, Estados Unidos no tiene un certificado nacional o un requisito de vacunación, por lo que los defensores de la inmunidad natural simplemente han abogado por recomendaciones más específicas y disponibilidad de exámenes de detección, y que los mandatos permiten exenciones. Dejando de lado la logística, un reconocimiento de la inmunidad existente habría cambiado fundamentalmente los cálculos de vacunación objetivo y también afectaría los cálculos de los refuerzos. «A medida que continuamos poniendo esfuerzo en la vacunación y estableciendo objetivos, se hizo evidente para mí que la gente estaba olvidando que la inmunidad del rebaño está formada tanto por la inmunidad natural como por la inmunidad a la vacuna», dice Klausner.
Gandhi cree que la logística es solo una parte de la historia. «Hay un mensaje muy claro de que ‘Está bien, la infección natural causa inmunidad, pero aún es mejor vacunarse’, y ese mensaje no se basa en datos», dice Gandhi. «Está pasando algo político alrededor de eso».
Política de inmunidad natural
Al principio de la pandemia, la cuestión de la inmunidad natural estaba en la mente de Ezequiel Emanuel, bioético de la Universidad de Pensilvania y miembro senior del centro de estudios liberal Center for American Progress, que más tarde se convirtió en asesor de COVID del presidente Biden. Envió un correo electrónico a Fauci antes del amanecer del 4 de marzo de 2020. En pocas horas, Fauci respondió: «Asumirías que su [sic] sería una inmunidad sustancial después de la infección».
Eso fue antes de que la inmunidad natural comenzara a ser promovida por los políticos republicanos. En mayo de 2020, el senador y médico de Kentucky Rand Paul afirmó que como ya tenía el virus, no necesitaba usar una máscara. Ha sido el más vocal desde entonces, argumentando que su inmunidad lo eximía de la vacunación.
El senador de Wisconsin Ron Johnson y el representante de Kentucky Thomas Massie también han hablado. Y luego estaba el presidente Trump, quien tuiteó en octubre pasado que su recuperación de COVID-19 lo hacía «inmune» (que Twitter calificó de «información engañosa y potencialmente dañina»).
Otro factor polarizante puede haber sido la declaración de Great Barrington de octubre de 2020, que abogaba por una estrategia pandémica menos restrictiva que ayudaría a construir la inmunidad del rebaño a través de infecciones naturales en personas con un riesgo mínimo. El memorando de John Snow, escrito en respuesta (con signatarios como Rochelle Walensky, que pasó a dirigir los CDC), declaró que «no hay evidencia de inmunidad protectora duradera al SARS-CoV-2 después de una infección natural».
Esa declaración tiene una nota al pie de página de un estudio de personas que se habían recuperado de COVID-19, que muestra que los niveles de anticuerpos en la sangre disminuyen con el tiempo.
Más recientemente, los CDC llegaron a los titulares con un estudio observacional destinado a caracterizar la protección que una vacuna podría dar a las personas con infecciones pasadas. Comparando 246 kentuckianos que tuvieron reinfecciones posteriores con 492 controles que no lo habían hecho, los CDC concluyeron que aquellos que no estaban vacunados tenían más del doble de probabilidades de reinfección.
El estudio señala la limitación de que los vacunados tienen «posiblemente menos probabilidades de hacerse la prueba. Por lo tanto, la asociación de reinfección y falta de vacunación podría sobreestimarse». Al anunciar el estudio, Walensky declaró: «Si has tenido COVID-19 antes, por favor, sigo vacunándote».
«Si escuchas el lenguaje de nuestros funcionarios de salud pública, hablan de los vacunados y los no vacunados», dice Makary a The BMJ. «Si queremos ser científicos, deberíamos hablar de lo inmunológico y lo no inmunológico». Hay una parte significativa de la población, dice Makary, que está diciendo: «Oye, espera, he tenido [covid]’. Y han sido expulsados y despedidos».
¿Distinto análisis de riesgo-beneficio?
Para Frieden, vacunar a las personas que ya han tenido COVID-19 es, en última instancia, la política más responsable en este momento. «No hay duda de que la infección natural proporciona una inmunidad significativa a muchas personas, pero estamos operando en un entorno de información imperfecta, y en ese entorno se aplica el principio de precaución, mejor seguro que arrepentirse».
«En salud pública siempre se trata de algún nivel de desconocido», dice Sommer. «Pero la conclusión es que quieres salvar vidas, y tienes que hacer lo que la evidencia actual, por débil que sea, sugiere que es la defensa más fuerte con la menor cantidad de daño».
Pero otros están menos seguros.
«Si la inmunidad natural es fuertemente protectora, como sugiere la evidencia hasta la fecha, entonces vacunar a las personas que han tenido COVID-19 parecería no ofrecer nada o muy poco que beneficiarse, lógicamente dejando solo daños, tanto los daños que ya conocemos como los que aún se desconocen», dice Christine Stabell Benn, vacuna y profesora de salud global en la Universidad del Sur de Dinamarca Los CDC han reconocido los pequeños pero graves riesgos de inflamación cardíaca y coágulos de sangre después de la vacunación, especialmente en personas más jóvenes. El riesgo real de vacunar a las personas que han tenido COVID-19 «es hacer más daño que bien», dice.
Un gran estudio en el Reino Unido y otro que encuestó a personas a nivel internacional encontraron que las personas con antecedentes de infección por SARS-CoV-2 experimentaron mayores tasas de efectos secundarios después de la vacunación. Entre 2000 personas que completaron una encuesta en línea después de la vacunación, aquellas con antecedentes de COVID-19 tenían un 56% más de probabilidades de experimentar un efecto secundario grave que requería atención hospitalaria.
Patrick Whelan, de UCLA, dice que los anticuerpos «altos» después de la vacunación en personas que estaban infectadas previamente pueden haber contribuido a estos efectos secundarios sistémicos. «La mayoría de las personas que anteriormente estaban enfermas con COVID-19 tienen anticuerpos contra la proteína de pico. Si posteriormente se vacunan, esos anticuerpos y los productos de la vacuna pueden formar lo que se llaman complejos inmunológicos», explica, que pueden depositarse en lugares como las articulaciones, las meninges e incluso los riñones, creando síntomas.
Otros estudios sugieren que un régimen de dos dosis puede ser contraproducente. Se encontró que en personas con infecciones pasadas, la primera dosis aumentó las células T y los anticuerpos, pero que la segunda dosis parecía indicar un «agotamiento», y en algunos casos incluso una deleción, de las células T. «No estoy aquí para decir que sea perjudicial», dice Bertoletti, coautor del estudio, «pero por el momento todos los datos nos dicen que no tiene ningún sentido dar una segunda dosis de vacunación a muy corto plazo a alguien que ya estaba infectado. Su respuesta inmune ya es muy alta».
A pesar de la extensa propagación mundial del virus, la población previamente infectada «no ha sido estudiada bien como grupo», dice Whelan. Memoli dice que tampoco es consciente de ningún estudio que examine los riesgos específicos de la vacunación para ese grupo. Aún así, el mensaje de salud pública de EE. UU. ha sido firme y consistente: todo el mundo debería recibir una dosis completa de vacuna.
«Cuando se lanzó la vacuna, el objetivo debería haber sido centrarse en las personas en riesgo, y ese debería seguir siendo el foco», dice Memoli. Tal estratificación de riesgos puede haber complicado la logística, pero también requeriría mensajes más matizados. «Muchas personas de salud pública tienen esta noción de que si se le dice al público que hay incluso el más mínimo de incertidumbre sobre una vacuna, entonces no la recibirán», dice.
Para Memoli, esto refleja un paternalismo pasado. «Siempre creo que es mucho mejor ser muy claro y honesto sobre lo que hacemos y no sabemos, cuáles son los riesgos y beneficios, y permitir que las personas tomen decisiones por sí mismas».
Fuente: https://childrenshealthdefense.org/defender/cdc-covid-natural-immunity/